腎臓内科(糖尿病内科)Nephrology / Diabetology
内科外来での治療方針
腎臓専門医/糖尿病専門医と
経験豊かなスタッフがみなさまへ
テーラーメイドの診療を提供しています。
高齢化に伴い、知らず知らずさまざまな合併症をお持ちの方が増えています。
腎疾患を診ていくうえでも、総合内科的な管理と診断治療がますます重要となってきています。
クリニックとしての新しい取り組みとして、
健診で指摘された軽度の腎障害や耐糖能障害の方から、近い将来に透析が必要といわれた患者さんまで幅広く診療し、地域医療に貢献したいと考えています。
そして、不幸にも腎機能が低下してきてしまった患者さんに
少しでも進行を抑え、一日でも長く自分の腎臓が使えるようなサポートを行っていきます。
ただし適切な治療を行っても透析導入が回避できないケースもございます。病態からは体の負担を考えた計画導入や移植医療も検討すべきケースも少なくありません。このようなケースには大学病院などの基幹病院と連携し、円滑に透析導入や移植医療へのサポートができるよう診療を進めていきます。

腎臓内科外来
腎臓内科外来では、日本腎臓学会腎臓専門医を中心に、検診で指摘された尿たんぱくや尿潜血から、高血圧症・高尿酸血症や慢性腎臓病に対する診察治療まで幅広く診療を行っています。
血液・尿検査、腹部超音波検査に加えて、心電図検査、動脈硬化や骨密度検査も、院内の最新検査設備で行うことができますので、成人病・メタボリックシンドロームや骨粗鬆症が心配な方も、お気軽にご相談ください。
腎臓病には、一次性の腎臓病(急性・慢性腎炎症候群、ネフローゼ症候群など)、二次性の腎臓病(糖尿病性腎症、膠原病によるループス腎炎、高血圧症による腎硬化症、高尿酸血症による痛風腎など)に加えて、遺伝性の多発性嚢胞腎・妊娠中毒症による腎症などがあります。
むくみや食欲不振などの症状がなくても、血液・尿検査で異常が認められた場合には、放置せず一度専門医を受診することをお勧めします。
糖尿病外来
現在、透析導入の原因で最も多いのが糖尿病性腎症で、近年では透析導入の約半数を占めるようになりました。
このため、慢性腎臓病CKDとして治療を行っていくことももちろん大切ですが、糖尿病治療による合併症進展予防が最も重要な対策の一つであるとされています。
糖尿病は腎症だけでなく、網膜症や神経障害、心血管障害などさまざまな合併症を引き起こすとても恐い病気でもあります。
また、これらの合併症の多くは一般にはかなり進行しないと症状として表れにくいという厄介な側面も有しています。
そこでわれわれは、クリニックの治療方針として週2回の糖尿病外来を開始しました。
糖尿病外来では腎症が進行した糖尿病患者さんはもちろん、健診などで指摘された耐糖能障害の方や、まだ合併症を有していない初期の糖尿病の患者さんに対しても診療を行っています。
治療を行う上で入院精査が必要な病態や教育入院が必要と考えられるケースなどの際は速やかに山梨大学医学部附属病院 糖尿病・内分泌内科などの基幹病院とも連携し、よりきめ細やかでテーラーメイドの診療を提供できるシステムを構築しております。
糖尿病専門医が内科医の立場から全身の状態を診断治療を進めていくことで、山梨の地域医療に貢献していきたいと考えています。
一般内科
当クリニックではホームドクターとして幅広い病気の初期診療に対する一般的な内科診療も行っています。日常に起こる急性の症状などに対応し、万一より専門的な高度医療/救急医療を要する病態と診断した場合は山梨大学医学部附属病院救急科などの基幹病院や各科領域の専門医が対応する医療機関等にご紹介し、患者様が迅速かつ適切な治療が受けられるように対応いたします。もちろん慢性期医療として高血圧症や脂質異常症などの生活習慣病に対する診断治療も行っています。何か気になる所見・症状がある際にはお気軽にご相談ください※。
※新型コロナウイルス感染症の流行に伴い、発熱や咳などの呼吸器症状のある方の診療におきましては受診前に必ずお電話でご一報いただくようお願い申し上げます。
慢性腎臓病/糖尿病診療はなぜ重要か?
現在、末期腎不全での維持透析患者さんは全国で約35万人に上ります。また新規透析導入の約半数の方が、その原疾患が糖尿病性腎症となっています。
いずれの疾患も病気の初期段階では症状がほとんどなく、つい見過ごされてしまい、気づいた時にはすでに手遅れということも珍しくありません。さらに透析導入とならなくても、これらの疾患に罹患することにより、動脈硬化や認知症など、ほかの合併症発症のリスクが高いのも特徴です。
患者ご本人はもちろん、ご家族のみなさまにとっても透析導入は様々な観点で負担となってしまうことも数多く経験します。
これらの大きな課題に対して、これまで通りに外来維持透析医療を行いつつも、できる限り新規導入患者さんを減らす取り組み、そして合併症進展を防ぐ取り組み、すなわち保存期医療としてとても重要な慢性腎臓病/糖尿病診療にも同様に力を入れていく必要があると考えました。
腎臓の機能と腎不全の時に起こる異常の例
| 水の排泄 | 浮腫、高血圧、肺水腫(肺に水が溜まる) |
|---|---|
| 酸・電解質の排泄 | アシドーシス(体に酸が溜まる)、高カリウム血症、高リン血症 |
| 老廃物の排泄 | 尿毒症(気分不快・食欲低下・嘔吐・無識障害) |
| 造血ホルモン産生 | 貧血 |
| ビタミンD活性化 | 低カルシウム血症、骨の量・質の低下 |
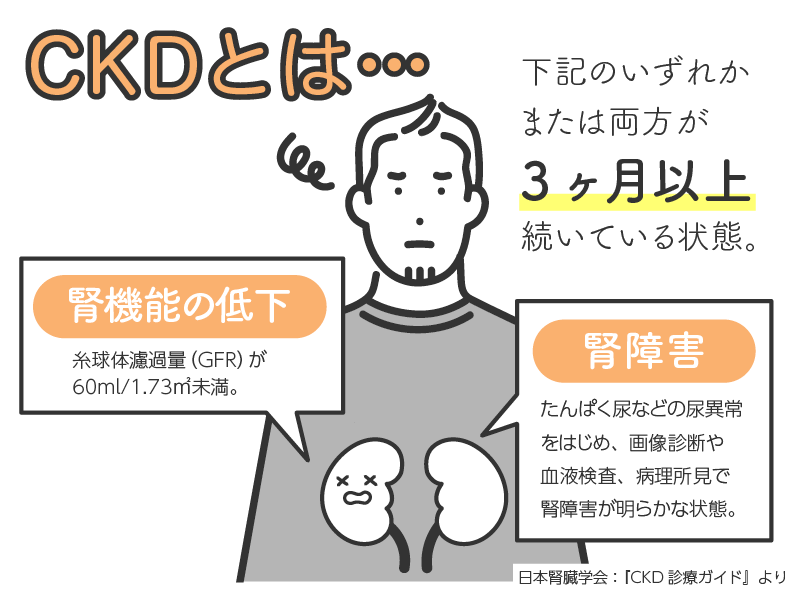
慢性腎臓病(CKD)とは
慢性腎臓病とは、腎臓の機能が徐々に低下している状態であり、
適切な治療を行って、腎機能が悪化して末期腎不全へと進行することを減らす必要があります。
わが国の透析患者さんは、2011年末に初めて30万人を越えました。
これは国民500人に1人が透析患者という計算になりますが、透析患者数は日本だけでなく、世界中で増加の一途をたどっています。
これに対して、慢性的に腎機能が低下している透析予備軍を「慢性腎臓病:CKD、Chronic kidney disease)」と呼びます。
慢性腎臓病は、アメリカで提唱された比較的新しい考え方ですが、現在日本には約1300万人の慢性腎臓病患者さんがいると推定されています。
これは、成人の約8人に1人にあたる数ですが、こちらも同様に急激に増えています。
この原因には様々な腎疾患や全身疾患がありますが、糖尿病、慢性腎炎、高血圧などが代表的です。
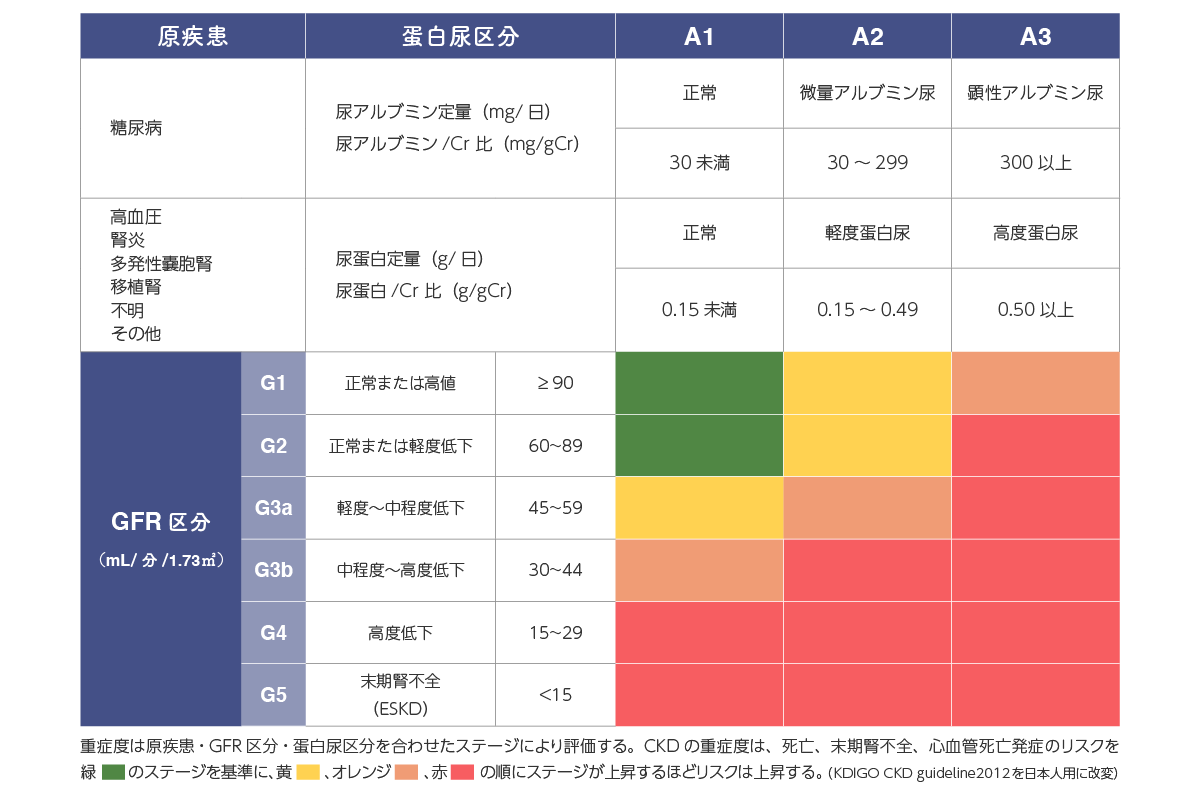
CKDのステージ
腎臓病にならないための予防法
適度な運動をする
バランスの取れた
食生活をする
体重の定期的な
チェックをする
禁煙を心がける
市販薬は注意して
内服する
水をたくさん飲む
毎年腎臓の
健康診断を受ける
早期発見するには
慢性腎臓病は、これだけ頻度が高く、かつ重要な国民病であるにもかかわらず、患者さんの大部分は何の症状もないまま、徐々に腎機能が低下していき、末期腎不全へと進行していきます。
しかし、慢性腎臓病を早期発見・早期治療することによって、病気の進行を抑えることができるのです。
むくみ、尿の変化(量の増減、泡立つなど)、体がだるい、貧血、食欲がない、吐き気があるなどの症状が認められた場合には、すぐに病院で検査を受ける必要があります。
循環器病との関連は
最近の研究から、慢性腎臓病では腎臓が悪くなるというだけではなく、腎機能の低下に伴い、「心臓・血管疾患などの循環器病」による入院や脂肪が増加する事がわかっています。高齢・糖尿病・高血圧・脂質異常症・喫煙などは、慢性腎臓病と循環器病の両者を悪化させる共通の因子として、特に注意が必要です。

リンク集
- 日本腎臓学会
- 腎臓ネット
- 日本慢性腎臓病対策協議会
- 全国腎臓病協議会
(腎臓を守るために:http://www.jsn.or.jp/global/general/kidneyedu-0311.pdf)
腎臓病が気になる方は、当院にご相談ください。
(参考サイト:日本腎臓学会「腎臓病とは」http://www.jsn.or.jp/global/general/sassi_363.php)